Nimonia ya nosocomial ndiyo maambukizi ya kawaida na mabaya zaidi ya nosocomial, ambayo nimonia inayohusishwa na uingizaji hewa (VAP) huchangia 40%. VAP inayosababishwa na vimelea vya kinzani bado ni tatizo gumu la kiafya. Kwa miaka mingi, miongozo imependekeza uingiliaji kati (kama vile kutuliza lengwa, kuinua kichwa) ili kuzuia VAP, lakini VAP hutokea kwa hadi 40% ya wagonjwa walio na intubation ya tracheal, na kusababisha kukaa kwa muda mrefu hospitalini, kuongezeka kwa matumizi ya antibiotics, na kifo. Watu daima wanatafuta hatua za kuzuia ufanisi zaidi.
Nimonia inayohusishwa na uingizaji hewa (VAP) ni mwanzo mpya wa nimonia ambayo hukua saa 48 baada ya kupenyeza kwenye mirija na ndiyo maambukizi ya kawaida na mauti ya nosocomial katika chumba cha wagonjwa mahututi (ICU). Miongozo ya Jumuiya ya Marekani ya Magonjwa ya Kuambukiza ya 2016 imetofautisha VAP na ufafanuzi wa nimonia inayopatikana hospitalini (HAP) (HAP inarejelea tu nimonia ambayo hutokea baada ya kulazwa hospitalini bila mirija ya mirija na haihusiani na uingizaji hewa wa mitambo; VAP ni nimonia baada ya kupenya kwa tundu la mirija na uingizaji hewa wa mitambo), na Jumuiya ya Ulaya ya HAP bado ni ya aina3 ya VAP.
Kwa wagonjwa wanaopokea uingizaji hewa wa mitambo, matukio ya VAP ni kati ya 9% hadi 27%, kiwango cha vifo kinakadiriwa kuwa 13%, na inaweza kusababisha kuongezeka kwa matumizi ya dawa ya antibiotiki, uingizaji hewa wa muda mrefu wa mitambo, kukaa kwa muda mrefu ICU, na kuongezeka kwa gharama [4-6]. HAP/VAP kwa wagonjwa wasio na upungufu wa kinga mwilini kwa kawaida husababishwa na maambukizi ya bakteria, na usambazaji wa vimelea vya magonjwa ya kawaida na sifa zao za upinzani hutofautiana kulingana na eneo, darasa la hospitali, idadi ya wagonjwa, na mfiduo wa antibiotiki, na mabadiliko ya muda. Pseudomonas aeruginosa ilitawala vimelea vinavyohusiana na VAP huko Ulaya na Amerika, huku Acinetobacter baumannii zaidi wakitengwa katika hospitali za juu nchini Uchina. Theluthi moja hadi nusu ya vifo vyote vinavyohusiana na VAP husababishwa moja kwa moja na maambukizi, na kiwango cha vifo vya matukio yanayosababishwa na Pseudomonas aeruginosa na acinetobacter kuwa juu zaidi [7,8].
Kutokana na tofauti kubwa ya VAP, maalum ya uchunguzi wa maonyesho yake ya kliniki, uchunguzi wa picha na maabara ni mdogo, na aina mbalimbali za utambuzi tofauti ni pana, ambayo inafanya kuwa vigumu kutambua VAP kwa wakati. Wakati huo huo, upinzani wa bakteria huleta changamoto kubwa kwa matibabu ya VAP. Inakadiriwa kuwa hatari ya kupata VAP ni 3% / siku katika siku 5 za kwanza za matumizi ya uingizaji hewa wa mitambo, 2% / siku kati ya siku 5 na 10, na 1% / siku kwa muda uliobaki. Matukio ya kilele kwa ujumla hutokea baada ya siku 7 za uingizaji hewa, kwa hiyo kuna dirisha ambalo maambukizi yanaweza kuzuiwa mapema [9,10]. Masomo mengi yameangalia kuzuia VAP, lakini licha ya miongo kadhaa ya utafiti na majaribio ya kuzuia VAP (kama vile kuepuka intubation, kuzuia re-intubation, kupunguza sedation, kuinua kichwa cha kitanda kwa 30 ° hadi 45 °, na huduma ya mdomo), matukio haionekani kuwa imepungua na mzigo wa matibabu unaohusishwa unabaki juu sana.
Dawa za viuavijasumu za kuvuta pumzi zimetumika kutibu magonjwa sugu ya njia ya hewa tangu miaka ya 1940. Kwa sababu inaweza kuongeza utoaji wa dawa kwenye tovuti inayolengwa ya maambukizi (yaani njia ya hewa) na kupunguza athari za kimfumo, imeonyesha thamani nzuri ya utumiaji katika magonjwa anuwai. Dawa za viuavijasumu zilizopumuliwa sasa zimeidhinishwa na Mamlaka ya Chakula na Dawa ya Marekani (FDA) na Wakala wa Madawa wa Ulaya (EMA) kwa ajili ya matumizi ya cystic fibrosis. Antibiotics kwa kuvuta pumzi inaweza kupunguza kwa kiasi kikubwa mzigo wa bakteria na mzunguko wa kuzidisha kwa bronchiectasis bila kuongezeka kwa matukio mabaya kwa ujumla, na miongozo ya sasa imetambua kuwa matibabu ya kwanza kwa wagonjwa walio na maambukizi ya pseudomonas aeruginosa na kuzidisha mara kwa mara; Viuavijasumu vya kuvuta pumzi wakati wa kipindi cha upasuaji cha upandikizaji wa mapafu pia vinaweza kutumika kama dawa za adjuvant au prophylactic [11,12]. Lakini katika miongozo ya VAP ya 2016 ya Marekani, wataalam hawakuwa na imani katika ufanisi wa antibiotics ya adjuvant kuvuta pumzi kutokana na ukosefu wa majaribio makubwa yaliyodhibitiwa bila mpangilio. Jaribio la Awamu ya 3 (INHALE) lililochapishwa mwaka wa 2020 pia lilishindwa kupata matokeo chanya (pumua amikacin iliyosaidiwa na viuavijasumu vya mishipa kwa ajili ya maambukizo ya bakteria ya Gram-negative yanayosababishwa na wagonjwa wa VAP, vipofu maradufu, bila mpangilio, kudhibitiwa na placebo, majaribio ya ufanisi wa awamu ya 3, jumla ya wagonjwa 807, dawa za kimfumo + kusaidiwa kwa kuvuta pumzi kwa siku 10).
Katika muktadha huu, timu inayoongozwa na watafiti kutoka Kituo cha Hospitali ya Ziara ya Chuo Kikuu cha Mkoa (CHRU) nchini Ufaransa ilipitisha mkakati tofauti wa utafiti na kufanya jaribio la ufanisi lililodhibitiwa bila mpangilio (AMIKINHAL) lililoanzishwa na mchunguzi, lenye upofu maradufu, na bila mpangilio maalum. Amikacin iliyopuliziwa au placebo kwa ajili ya kuzuia VAP ililinganishwa katika icus 19 nchini Ufaransa [13].
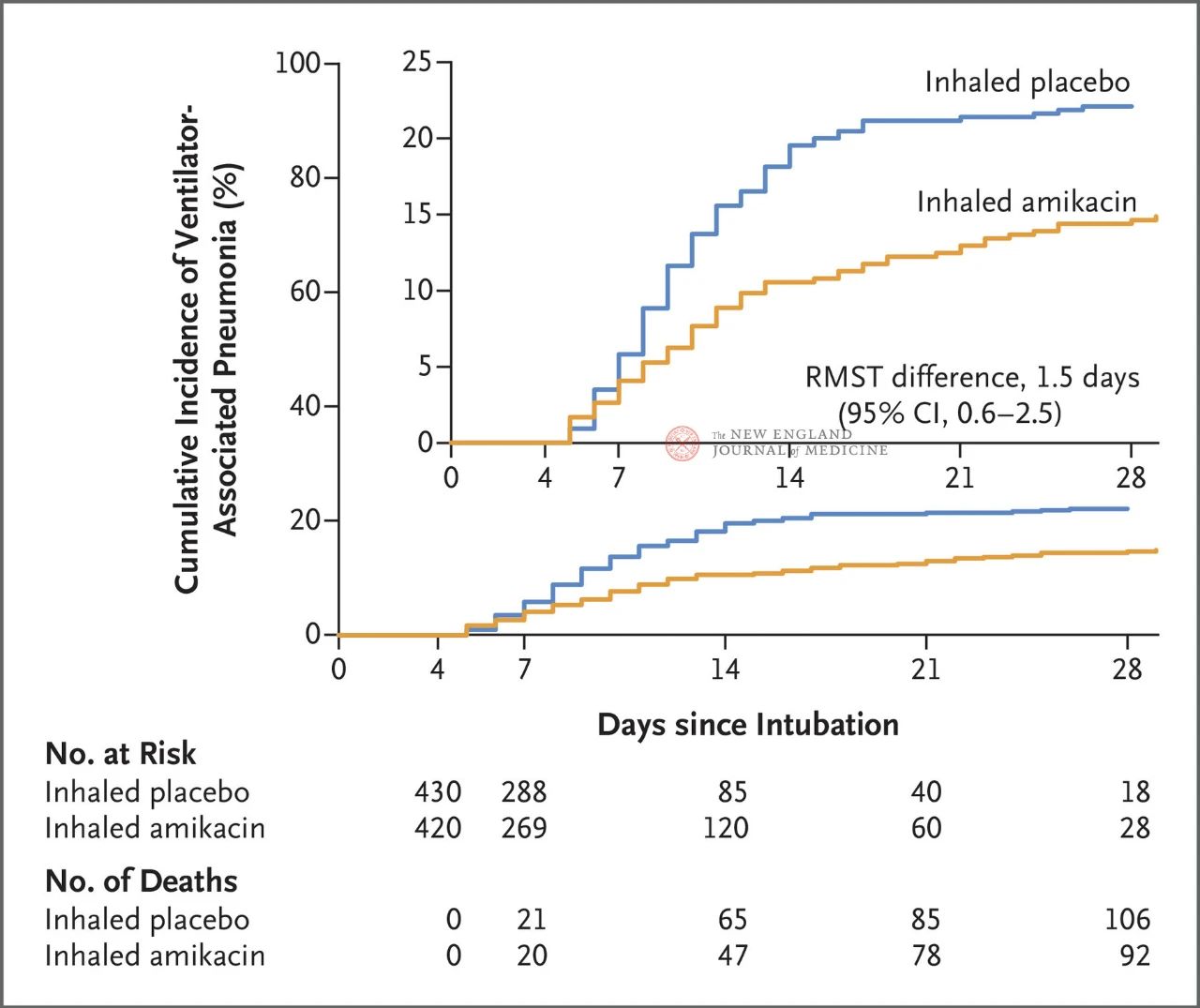
Jumla ya wagonjwa 847 watu wazima waliokuwa na uingizaji hewa wa mitambo vamizi kati ya saa 72 na 96 waliwekwa kwa nasibu 1:1 kwa kuvuta pumzi ya amikacin (N= 417,20 mg/kg uzito bora wa mwili, QD) au kuvuta pumzi ya placebo (N=430, 0.9% sawa na kloridi ya sodiamu) kwa siku 3. Mwisho wa msingi ulikuwa kipindi cha kwanza cha VAP kutoka mwanzo wa kazi iliyopangwa hadi siku ya 28.
Matokeo ya jaribio yalionyesha kuwa katika siku 28, wagonjwa 62 (15%) katika kikundi cha amikacin walikuwa wameendeleza VAP na wagonjwa 95 (22%) katika kikundi cha placebo walikuwa wameendeleza VAP (tofauti ndogo ya wastani ya kuishi kwa VAP ilikuwa siku 1.5; 95% CI, 0.6 ~ 2.5; P=0.004).
Kwa upande wa usalama, wagonjwa saba (1.7%) katika kundi la amikacin na wagonjwa wanne (0.9%) katika kundi la placebo walipata matukio mabaya yanayohusiana na majaribio. Miongoni mwa wale ambao hawakuwa na jeraha la papo hapo la figo kwa nasibu, wagonjwa 11 (4%) katika kikundi cha amikacin na wagonjwa 24 (8%) katika kikundi cha placebo walikuwa na jeraha la papo hapo la figo siku ya 28 (HR, 0.47; 95% CI, 0.23 ~ 0.96).
Jaribio la kliniki lilikuwa na mambo makuu matatu. Kwanza, kwa upande wa muundo wa utafiti, jaribio la AMIKINHAL linatokana na jaribio la IASIS (jaribio la nasibu, lisilo na upofu, linalodhibitiwa na placebo, awamu ya 2 sambamba inayohusisha wagonjwa 143). Ili kutathmini usalama na ufanisi wa amikacin – fosfomycin kwa kuvuta pumzi matibabu ya kimfumo ya maambukizo ya bakteria ya gramu-hasi yanayosababishwa na VAP) na jaribio la INHALE ili kumalizia kwa matokeo hasi mafunzo yaliyopatikana, ambayo yanazingatia uzuiaji wa VAP, na kupata matokeo mazuri kiasi. Kutokana na sifa za vifo vya juu na kukaa hospitalini kwa muda mrefu kwa wagonjwa wenye uingizaji hewa wa mitambo na VAP, ikiwa kuvuta pumzi ya amikacin kunaweza kufikia matokeo tofauti sana katika kupunguza kifo na kukaa hospitali kwa wagonjwa hawa, itakuwa muhimu zaidi kwa mazoezi ya kliniki. Hata hivyo, kutokana na kutofautiana kwa matibabu na matunzo ya marehemu kwa kila mgonjwa na kila kituo, kuna mambo kadhaa ya kutatanisha ambayo yanaweza kuingilia utafiti, kwa hiyo inaweza pia kuwa vigumu kupata matokeo chanya yanayotokana na viuavijasumu vilivyopuliziwa. Kwa hiyo, utafiti wa kimatibabu wenye mafanikio hauhitaji tu muundo bora wa utafiti, lakini pia uteuzi wa vidokezo vya msingi vinavyofaa.
Pili, ingawa viuavijasumu vya aminoglycoside havipendekezwi kama dawa moja katika miongozo mbalimbali ya VAP, viuavijasumu vya aminoglycoside vinaweza kufunika vimelea vya magonjwa ya kawaida kwa wagonjwa wa VAP (pamoja na pseudomonas aeruginosa, acinetobacter, n.k.), na kutokana na ufyonzwaji wao mdogo katika seli za epithelial ya mapafu, ukolezi wa juu kwenye tovuti ya maambukizi, na kiwango cha chini cha sumu. Antibiotics ya aminoglycoside inapendekezwa sana kati ya antibiotics ya kuvuta pumzi. Karatasi hii inalingana na makadirio ya kina ya ukubwa wa athari ya utawala wa intracheal ya gentamicin katika sampuli ndogo zilizochapishwa hapo awali, ambayo inaonyesha kwa pamoja athari ya antibiotics ya aminoglycoside kwa kuvuta pumzi katika kuzuia VAP. Ikumbukwe pia kwamba vidhibiti vingi vya aerosmith vilivyochaguliwa katika majaribio yanayohusiana na viuavijasumu vya kuvuta pumzi ni chumvi ya kawaida. Hata hivyo, kwa kuzingatia kwamba kuvuta pumzi ya atomized ya salini ya kawaida yenyewe inaweza kuwa na jukumu fulani katika kuondokana na sputum na kusaidia expectorant, saline ya kawaida inaweza kusababisha kuingiliwa fulani katika uchambuzi wa matokeo ya utafiti, ambayo inapaswa kuzingatiwa kwa kina katika utafiti.
Zaidi ya hayo, urekebishaji wa ndani wa dawa za HAP/VAP ni muhimu, kama vile uzuiaji wa viua vijasumu. Wakati huo huo, bila kujali urefu wa muda wa intubation, ikolojia ya ICU ya ndani ni sababu muhimu zaidi ya hatari ya kuambukizwa na bakteria nyingi zinazopinga madawa ya kulevya. Kwa hiyo, matibabu ya majaribio yanapaswa kurejelea data ya microbiology ya hospitali za mitaa iwezekanavyo, na haiwezi kurejelea kwa upofu miongozo au uzoefu wa hospitali za juu. Wakati huo huo, wagonjwa mahututi wanaohitaji uingizaji hewa wa mitambo mara nyingi hujumuishwa na magonjwa ya mifumo mingi, na chini ya hatua ya pamoja ya sababu nyingi kama vile hali ya mkazo, kunaweza pia kuwa na hali ya vijidudu vya matumbo kuvuka kwenye mapafu. Tofauti ya juu ya magonjwa yanayosababishwa na uboreshaji wa ndani na nje pia huamua kwamba ukuzaji wa kliniki wa kila uingiliaji mpya ni njia ndefu ya kwenda.
Muda wa kutuma: Dec-02-2023